Menschen mit Schädel-Hirn-Trauma pflegen
Kapitel 3: Die Grundsätze der Therapie des SHT kennenlernen
Autoren: Lars Pongrac & Johannes Rohling
Die Diagnose wird klinisch vermutet und durch bildgebende Verfahren, hauptsächlich Computertomographie (CT), bestätigt. Die erste Behandlung besteht aus einer zuverlässigen Sicherung der Atemwege und der Aufrechterhaltung von Atmung, Sauerstoffversorgung und Blutdruck. Ein chirurgischer Eingriff wird oft bei Patienten mit sehr schwereren Verletzungen erforderlich, um Monitore zu platzieren, die den Hirndruck kontinuierlich überwachen. Diese Geräte dekomprimieren z. B. wenn der intrakranielle Druck erhöht ist oder entfernen intrakranielle Hämatome. In den ersten Tagen nach der Verletzung ist es wichtig, die Aufrechterhaltung einer angemessenen Hirndurchblutung und Sauerstoffversorgung und die Verhinderung von Komplikationen eines veränderten Sensoriums zu gewährleisten. Anschließend erfordern viele Patienten eine längerfristige Rehabilitation.
Das künstliche Koma
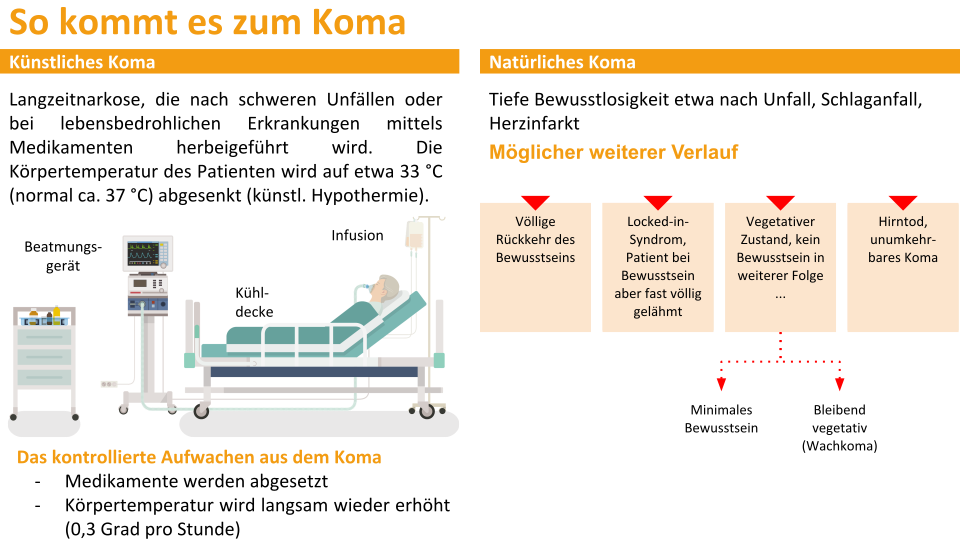
Beim künstlichen Koma handelt es sich um eine Art Langzeitnarkose, die nach schweren Unfällen und bei lebensbedrohlichen Erkrankungen eingesetzt wird um den Stoffwechsel des Patienten zu verlangsamen und damit auch den Sauerstoffbedarf des Körpers zu reduzieren. Dies gelingt unter anderem durch eine Reduzierung der Körpertemperatur auf ca. 32 bis 35 °c (künstliche Hypothermie). Zudem wird durch das künstliche Koma der Kreislauf stabilisiert und verhindert, dass der Patient starke Schmerzen oder Angst verspürt, die den Körper weiterhin in einer Stresssituation halten würden.
Zur Aufrechterhaltung des künstlichen Komas werden verschiedene Medikamente mit unterschiedlichen Wirkungen kombiniert eingesetzt: Beruhigungs- und Schlafmittel (Sedativa, Hypnotika, etwa Benzodiazepine oder Propofol), Schmerzmittel (Analgetika), andere Narkotika sowie Muskelrelaxantien und Psychopharmaka.
Aufgabe: Recherchiere zu den unten genannten Medikamentengruppen die entsprechende(n) Hauptindikation(en) zur Anwendung im künstlichen Koma!
Hypnotika, Sedativa, Analgetika, Muskelrelaxantien, Psychopharmaka
Tipp: Hier geht es um einen allgemeinen Überblick! Eine tiefergehende Bearbeitung der Medikamentengruppen ist nicht notwendig!
Der Patient wird von Ärzten und Intensivpflegepersonal während der gesamten Zeit im Koma kontinuierlich intensivmedizinisch überwacht. Dabei arbeiten die Berufsgruppen Hand in Hand und übernehmen im ständigen Austausch miteinander die Steuerung bzw. die Kontrolle über die wichtigsten Körperfunktionen (Atmung, Herzfrequenz, Blutdruck und Körpertemperatur). Herz, Leber, Darm und Niere arbeiten in der Regel selbsttätig weiter. Ernährt wird der Patient im künstlichen Koma über eine Magensonde oder intravenös (parenterale Ernährung). Anders als das natürliche Koma kann das künstliche Koma in der Regel jederzeit beendet werden, wenn die Situation dies erfordert.
Grundsätzlich gilt: Das künstliche Koma sollte so lange wie nötig und so kurz wie möglich aufrechterhalten werden, um dem Patienten so rasch wie möglich die Kontrolle über die eigenen Körperfunktionen wiederzugeben. Denn das künstliche Koma hat auch Nebenwirkungen. Die ungünstige Prognose eines langen künstlichen Komas ergibt sich zwar vorwiegend aus der Schwere der zugrundeliegenden Verletzungen, doch auch die lange Narkose selbst ist mit weiteren Risiken verbunden. Diese sind zwar angesichts ihres wichtigen Beitrags zur Reduzierung von Folgeschäden relativ gering, dürfen aber dennoch nicht vernachlässigt werden: Durch die lange Phase der Immobilität und die künstliche Beatmung können Thrombosen und Infektionen wie etwa eine Pneumonie entstehen. Langfristig tritt manchmal auch eine Schwächung des Immunsystems, eine Blutdruckregulationsstörung, Nerven- und Muskelschwäche oder lang anhaltende Bewusstseins- und Wahrnehmungsstörungen auf.
Durch Frühmobilisation die Chancen (bzw. das Outcome) des Pflegenutzers verbessern
Um die negativen Folgen des künstlichen Komas möglichst zu vermeiden oder zumindest zu verringern, versucht man den Pflegenutzer möglichst früh (auch noch unter künstlicher Beatmung), zu mobilisieren und zu stimulieren. Inwieweit das möglich ist, hängt dabei von den individuellen körperlichen Reaktionen ab, die genau überwacht werden müssen. Hierzu nutzen Pflegende und Ärzte die Vitalparameter (Herzfrequenz, Blutdruck, Sauerstoffsättigung, Atemtiefe) und halten zugleich Ausschau nach nonverbalen Signalen, die bei bewusstlosen Menschen als Mittel der Kommunikation betrachtet werden können (siehe Abbildung unten). Ausgehend von den Beobachtungen erhalten die Pflegenden einen ersten Anhaltspunkt für die Beurteilung der momentanen Stressbelastung des Pflegenutzers. Denn hin und wieder können bereits kleine Aufmerksamkeitsreize vom erkrankten Gehirn überschießend verarbeitet werden und zu erheblichem Stress führen. In einer solchen Situation sollte die Handlung zunächst unterlassen und bei Bedarf zu einem späteren Zeitpunkt fortgesetzt werden.
Befindet sich der Pflegenutzer noch in einem relativ tiefen künstlichen Koma, beschränkt sich die Mobilisation meist darauf, die Arme und Beine durchzubewegen oder die Hände zur Faust zu ballen. Später kann die Mobilisation immer stärker ausgebaut werden. So ist es möglich, sogar beatmete und bewusstlose Menschen mithilfe spezieller Intensivbetten in eine aufrechte Lage zu bringen und damit auch die „Wachheit“ positiv zu beeinflussen.
Aufgabe: Welche weiteren Maßnahmen im Hauptverantwortungsbereich der Pflege müssen bei Menschen im Koma beachtet und durchgeführt werden? Erstelle eine Mindmap bzw. Concept Map in welcher du die Maßnahmen übersichtlich zusammenstellst. Versuche deine Übersicht so detailliert wie möglich zu gestalten. Nutze dazu etwa den freien Onlinedienst draw.io oder ein ähnliches Programm. Solltest du lieber analog, mit Papier und Stift arbeiten, ist das auch o.k.! Lade deine Mindmap nach der Fertigstellung als PDF-Datei im Kursbereich deines LMS (Moodle) hoch.
Tipp: Beziehe wenn möglich Pflegediagnosen, konkrete Pflegeziele und Standards mit in deine Übersicht ein.
Die Visualisierung spielt eine wichtige und häufig unterschätzte Rolle bei der Aufnahme von Konzepten und Information. Der Mensch kann fremde Konzepte oft viel leichter verstehen und neue Ideen entwickeln, wenn Bilder und andere grafische Elemente dazu gezielt eingesetzt werden.
Mindmaps und Concept Maps sind Methoden zur Strukturierung und Visualisierung von Konzepten und Ideen. Beide Methoden basieren auf umfangreichen Forschungen im Bereich der Kognitionswissenschaften. Während es bei Mindmaps primär um eine „gehirngerechte“ Aufzeichnungstechnik geht, stehen bei Concept Maps Wissensrepräsentation und Lernen im Mittelpunkt.
Mindmaps (Kognitive Karten)
Concept Maps (Begriffs-Karten)
Draw.io ist ein Open Source-Technologiepaket zum Erstellen von Diagrammanwendungen und die weltweit am häufigsten verwendete browserbasierte Diagrammanwendung für Endbenutzer.
Komatöse Menschen in der Aufwachphase vor Stress jeglicher Art schützen
Sobald die Blutungen bei einem schweren Schädel-Hirn-Trauma behandelt und die Schwellungen des Gehirns deutlich zurückgegangen sind kann mit der kontrollierten Aufwachphase begonnen werden. Ein Aufwachen aus dem Koma setzt jedoch voraus, dass das Gehirn mit seiner Umwelt interagieren kann. Deswegen wird vor dem Aufwecken mit diversen neurologischen Tests geprüft, ob wichtige Reflexantworten adäquat ablaufen. Erst dann wird versucht den Patienten von der Beatmung zu entwöhnen (sog. Weaning), um zu sehen, ob die Spontanatmung einsetzt. Langsam und Schritt für Schritt wird der Körper daran gewöhnt die Kontrolle zu übernehmen und die Atmung, aber auch den Schlaf-Wach-Rhythmus möglichst unbeeinflusst von intensivmedizinischen Maßnahmen und Medikamenten selbstständig zu regulieren. In der Aufwachphase wird das Narkosemittel am ersten Tag in der Regel um ein Viertel der Dosis reduziert, und an den nachfolgenden Tagen jeweils um zehn Prozent. So wacht der Patient langsam auf und nimmt seine Umgebung wieder vermehrt wahr.
Wie lange die Phase des Aufwachens dauert kann nur schwer vorhergesagt werden. Das hängt unter anderem davon ab, wie stabil der Kreislauf ist, wie stark die Schmerzen sind, die der Patient beim Aufwachprozess verspürt und als wie stressreich der Körper diesen Prozess empfindet. Grundsätzlich gilt: Jeder zusätzliche Stress bedeutet eine weitere Schädigung des Gehirns und muss daher unter allen Umständen vermeiden werden.
Nicht immer bedeutet das Aufwachen, dass der Patient zu vollem Bewusstsein zurückkehren kann. So ist das Wachkoma in schweren Fällen häufig eine Art Übergangsstadium vom tiefen künstlichen Koma zum Aufwachen mit vollem Bewusstsein (siehe Abbildung oben). Ein Patient im Vollbild des Wachkomas kann zwar selbstständig atmen und die Augen öffnen, fixiert aber nicht und reagiert nicht (adäquat) auf seine Umwelt.
Wild, K., Laureyes, S. & Dolce, G. (2012). Apallisches Syndrom, vegetativer Zustand. Unangemessene Begriffe. Deutsches Ärzteblatt. 109(4), 143. https://www.aerzteblatt.de/pdf.asp?id=119915
Aufgabe: Die Autoren Wild, Laureyes & Dolce (siehe Artikel oben) fordern, die Begriffe „Wachkoma“ und „Apallisches Syndrom“ nicht weiterzuverwenden und schlagen vor, künftig ausschließlich die Bezeichnung „Syndrom reaktionsloser Wachheit“ zu gebrauchen.
- Beschäftige dich mit der fachwissenschaftlichen Diskussion um die oben genannten Begriffe und stelle die Argumente der Autoren für einen Begriffswechsel heraus.
- Diskutiere im Kursforum, was der Begriffswechsel deiner Meinung nach leisten kann. Was wird sich durch diesen Begriffswechsel ändern?
Durch Orientierungshilfen den Aufwachprozess unterstützen
In einzelnen Fällen erlangen Patienten erst Jahre später ihr volles Bewusstsein zurück. So sind Fälle bekannt, in denen Patienten erst nach 50 Jahren aus dem Koma erwacht sind. In der Aufwachphase reagiert jeder Mensch anders, schließlich sind es traumatisierte Patienten, die zunächst bodenlos verunsichert sind, wenn das Bewusstsein nach und nach zurückkehrt. Viele Betroffene berichten über furchtbare Alpträume und Nahtoderlebnisse in der Zeit des künstlichen Komas:
Am lebendigsten erinnere ich mich an diesen Traum, in dem man mich neu zusammengesetzt hatte und verschiedene Körperteile von mir aus Holz waren. Zusammen mit vielen anderen Körpern wartete ich in einer Art Mechanismus darauf, dass ich dran war, diesen Ort zu verlassen. Der Ausgang war eine mechanische Klaue, die sich zwischendurch leicht öffnete. Die Körper wurden dadurch geschubst und fielen auf ein matschiges Feld. Es war bizarr. (Auschnitt aus einem Interview mit Lauren Banton Williams anlässlich ihrer Erfahrungen im künstlichen Koma)
Häufig wird auch von sogenannten Erinnerungsinseln berichtet:
Winzige Erinnerungsinseln – ein bestimmter Geruch, die Farbe einer Wand, ein paar Wortfetzen, ein Gefühl, ein Bild. Manche Erinnerungen stehen ganz für sich allein, andere hat mein Gehirn neu zusammengesetzt, so dass neue Bilder und Geschichten daraus entstanden sind. (Auszug aus dem Buch “Immer noch ich: Mein Weg zurück ins Leben” von Monica Lierhaus)
Neben den oben genannten Erlebnissen wird das zurückkehrende Bewusstsein häufig von hämmernden Kopfschmerzen überlagert.
Eine möglichst vertraute Umgebung mit nahen und vertrauten Angehörigen sowie positive Gefühle sind in diesem Zusammenhang von besonderer Bedeutung, um Patienten aus dem Zustand der reaktionslosen Wachheit „herauszuziehen“.
Aufgabe: Wie du siehst, kommt der Orientierung von Menschen im Koma und in der Aufwachphase eine besondere Bedeutung zu. Erstelle ein Fischgrätendiagramm mit grundsätzlichen Handlungsempfehlungen, die sich explizit auf die Orientierung von Menschen in den oben genannten Phasen beziehen. Eine entsprechende Vorlage eines Fischgrätendiagramms kannst du hier herunterladen.
Lade deine Fischgräte nach der Fertigstellung als Fotodatei oder als PDF im Kursbereich deines LMS (Moodle) hoch.
Die Visualisierung spielt eine wichtige und häufig unterschätzte Rolle bei der Aufnahme von Konzepten und Information. Der Mensch kann fremde Konzepte oft viel leichter verstehen und neue Ideen entwickeln, wenn Bilder und andere grafische Elemente dazu gezielt eingesetzt werden.
Das „Fischgrätendiagramm“ dient dazu, Ursachen für ein Problem zu identifizieren und diese durch eine besondere Form der grafischen Darstellung systematisch zu analysieren. In abgewandelter Form wird es jedoch auch eingesetzt, um mögliche Mittel zu identifizieren, die dazu geeignet sind, eine zuvor definierte Zielvorgabe zu erreichen.
- Fischgrätendiagramm zur Untersuchung von möglichen Ursachen für ein zuvor definiertes Problem bzw. Darstellung von Ursache- und Wirkungszusammenhängen.
- Fischgrätendiagramm zur Untersuchung von geeigneten Mitteln für eine zuvor definierte Zielvorgabe bzw. Darstellung von Mittel- und Zweckzusammenhängen.
Zum Weiterlesen: Einen interessanten Artikel mit dem Titel „Intensivstation: Während du schliefst“ lesen Sie auf Zeit Online. (Suche: „Intensivstation: Während du schliefst“)
Hier gelangen Sie direkt zum Artikel.
Probleme nach dem Erwachen
Zwei weitere Probleme nach dem Erwachen sind Entzugserscheinungen, die bedingt durch die Narkosemittel sog. Anästhetika bei mehr als 60 Prozent aller Patienten auftreten, sowie das Delir – eine Phase, die durch Denkstörungen, Gedächtnis- und Konzentrationsprobleme sowie Wesensveränderungen und Wahnvorstellungen oder aggressives Verhalten gekennzeichnet ist. Das Delir tritt bei 50 bis 80 Prozent aller aufgeweckten Patienten auf und ist mit vielen Folgekomplikationen verknüpft, wenn es nicht sofort behandelt wird. So erhöht sich das Risiko, in den nächsten sechs Monaten zu versterben, bei einem Delir um das Dreifache. Welche Probleme in der Wahrnehmung, Kommunikation und Gedächtnisfunktion in dieser Phase delirbedingt sind und welche auf die zugrunde liegenden Hirnverletzungen zurückgehen, kann durch den Einsatz bildgebender Verfahren heute relativ gut unterscheiden werden.
Um genau vorherzusagen, welche Folgeschäden vermutlich dauerhaft zurückbleiben, ist vorwiegend Geduld erforderlich. Denn erst nach einigen Monaten lässt sich klar abschätzen, welche Einschränkungen sich höchstwahrscheinlich nicht zurückbilden oder vom Gehirn kompensiert werden können. Deswegen beginnt die Rehabilitation heutzutage schon sehr früh, bereits auf der Intensivstation. Ein großer Schwerpunkt wird hierbei auf die Mobilität des Körpers und des Geistes gelegt (s. o. Frühmobilisation), wobei das therapeutische Team immer auch die zukünftige Lebensperspektive des Betroffenen berücksichtigt.
Summary Kapitel 3
Kooperativer Austausch: Nutze das Kursforum im Kursbereich deines LMS, um dich über das zuvor bearbeitete Kapitel auszutauschen, zu diskutieren und ggf. offene Fragen zu klären.
Dieses Lernarrangement zitierst du so:
Pongrac, L. & Rohling, J. (2020). Menschen mit Schädel-Hirn-Trauma pflegen. TafakariHub. https://tafakari.de/tafakarihub
Copyright © 2022 Tafakari. All rights reserved.
- +49 (0)157 92377659
- info@tafakari.de
- Dirk-von-Merveldt-Straße 27, Münster